Illustration: Marta Pucci
Ovulation : questions et idées reçues
La libération d'un ovule par un ovaire chaque mois est un processus fascinant.

*Traduction: Caroline Bocquet
La libération d'un ovule par un ovaire chaque mois est un processus fascinant. Souvent, on ne le découvre que lorsque l'on essaie de procréer. Toutefois, une meilleure connaissance du fonctionnement de l'ovulation peut vous être utile, même si vous ne cherchez pas à faire d'enfant pour le moment. L'ovulation a des effets sur le corps et le cerveau dont vous n'avez peut-être pas idée.
D'abord, jetez un coup d'œil à notre article « Tout savoir sur l'ovulation » pour en comprendre les bases. Une fois que vous saurez mieux comme elle fonctionne, vous pourrez vous plonger dans les questions courantes et les idées reçues que nous abordons ici.

Peut-on ovuler deux fois au cours d'un cycle ?
Non. Seule une ovulation par cycle peut avoir lieu. Toutefois, vos ovaires peuvent libérer deux (ou plus) ovocytes en même temps. Lorsque cela se produit, vous pourriez concevoir des « faux » jumeaux (non identiques) si les deux ovules sont fécondés. Mais il est impossible que deux différents ovules soient libérés à des moments différents d'un cycle.
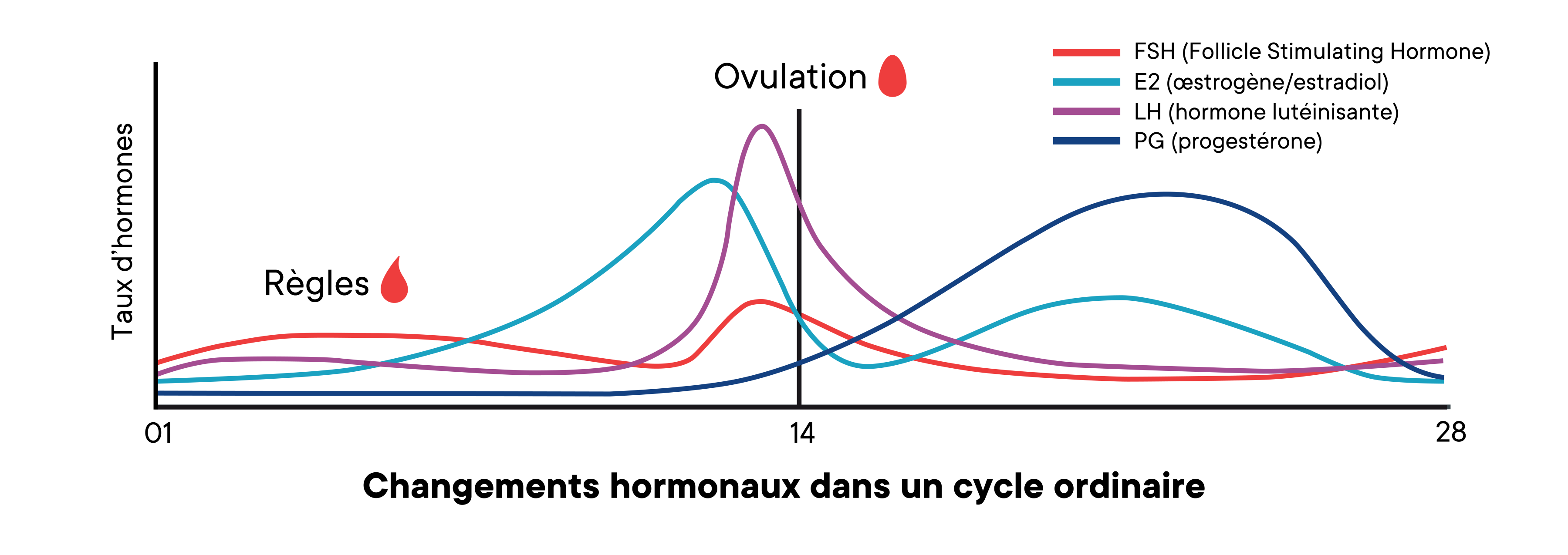
Une fois que vous avez ovulé, votre follicule vide se transforme en ce que l'on appelle un corps jaune. C'est grâce à lui qu'une autre ovulation ne peut pas se produire (entre autres). Il commence par émettre de la progestérone, ainsi que certains œstrogènes et une hormone appelée inhibine. La concentration de ces trois hormones envoie une rétroaction n�égative à l'axe hypothalamo-hypophysaire (HPA) qui inhibe la sécrétion de trois autres hormones : la gonadolibérine (GnRH), l'hormone folliculo-stimulante (HFS) et l'hormone lunéinisante (LH). Ces trois hormones n'étant pas produites, le follicule ne peut plus se développer au point de pouvoir libérer un ovule (1).
La prise d'anti-inflammatoires non stéroïdiens (AINS) empêche-t-elle d'ovuler ?
Les anti-inflammatoires non stéroïdiens (AINS) sont un groupe de médicaments utilisés pour soigner la douleur, diminuer la fièvre et réduire l'inflammation. Les AINS sont généralement pris en cas de migraine, de rhume, de douleurs menstruelles ou d'arthrite. Ils peuvent être variés et portent différents noms, mais les plus courants sont l'aspirine et l'ibuprofène.
Ces médicaments exercent une action inhibitrice sur un groupe d'enzymes appelées les cyclooxygénases 1 et 2 (COX-1 et COX-2) (2). Ces enzymes sont liées à l'ovulation parce qu'elles participent à la production de prostaglandines (le même composé analogue aux hormones qui déclenche les règles). Pendant l'ovulation, les prostaglandines sont aussi impliquées dans la réponse inflammatoire nécessaire à la libération de l'ovule par le follicule. Si le follicule ne libère pas d'ovaire, alors il n'y a pas d'ovulation (2).
En 2015, une étude a montré une baisse drastique de l'ovulation chez les femmes prenant des AINS à des doses qui, dans la plupart des cas, nécessiteraient une ordonnance médicale (3). Dans cette étude, un AINS, parmi trois différents, a été administré à 39 femmes en âge d'avoir des enfants qui souffraient de douleurs au dos, dont la prise commençait le 10e jour de leur cycle menstruel (pendant la phase folliculaire, avant l'ovulation) (3,4).
Les médicaments AINS utilisés dans cette étude étaient le diclofénac (100 mg/jour), le naxoprène (500 mg deux fois par jour), et l'étoricoxib (90 mg/jour). Dans la plupart des pays, ces médicaments et ces doses doivent être prescrites par un·e professionnel·le de la santé pour traiter la douleur, et plus particulièrement la douleur chronique. Bien que l'ibuprofène appartienne également à la famille des AINS, les résultats de cette étude ne devraient pas être comparés à la prise d'un seul comprimé en vente libre une fois de temps en temps. Il s'agit là de prescriptions de traitements lourds aux nombreuses contrindications (par exemple en cas de grossesse, d'ulcère ou de maladie du foie), et qui peuvent avoir des effets secondaires comme (entre autres) une augmentation des événements cardiovasculaires thrombotiques ou les saignements gastro-intestinaux (5,6,7).
Après 10 jours de prise d'AINS consécutifs, la santé des hormones et du follicule a été examinée. La plupart des femmes qui prenaient l'un de ces traitements n'ont pas ovulé, c'est-à-dire qu'elles n'ont pas libéré d'ovule, contrairement à celles qui prenaient un placebo (3). Lorsque la prise d'AINS a été interrompue, les effets se sont annulés et l'ovulation a eu lieu normalement le mois suivant (3,4).
D'autres recherches montrent les mêmes résultats sur des souris et des lapins depuis les années 1980 (2). Une autre étude récente axée sur la fertilité des patient·e·s prenant des AINS indique que les femmes souffrant d'arthrite rhumatoïde et suivant un traitement à base d'AINS étaient plus susceptibles de mettre plus de temps à tomber enceintes que les femmes en souffrant, mais ne prenant pas d'AINS. Cette donnée suggère qu'il y aurait un lien entre la conception et la prise d'AINS (8).
Les scientifiques pensent que cette étude pourrait servir à la contraception d'urgence à l'avenir. Des recherches supplémentaires sur la question sont nécessaires (4).
Peut-on régénérer nos ovocytes ? Notre corps peut-il en créer de nouveaux après notre naissance ?
L'idée la plus communément admise au sein de la communauté scientifique au sujet de l'horloge biologique est que les femmes disposent de tous leurs ovocytes à la naissance. disparaissent progressivement de leur naissance jusqu'à la ménopause, et seuls quelques-uns seront libérés par l'ovaire lors de l'ovulation. Toutefois, cette notion a été remise en question par les chercheurs ces dix dernières années.
En 2004, une série d'expériences a pointé une incohérence entre le nombre d'ovocytes (cellules reproductrices immatures) disponibles dans l'ovaire d'une souris à la naissance et le nombre de ruptures de follicules (cellules reproductrices en développement) survenant au cours de sa vie. Il y avait un déséquilibre mathématique : un nombre plus élevé de follicules mourraient que le nombre disponible à la naissance. L'hypothèse est donc que les ovocytes se régénéreraient après la naissance (9).

Une autre étude a montré que des cellules germinales (qui peuvent générer de nouveaux ovocytes) dans les ovaires humaines ont pu être identifiées et extraites. Ces cellules germinales extraites étaient capables de générer de nouveaux ovocytes dans un laboratoire, mais aussi produire des ovocytes immatures lorsqu'elles étaient injectées dans le tissu ovarien d'une femme greffé dans une souris de laboratoire (10).
Pour le moment, aucune naissance ou conception humaine n'a été directement attribuée à ces cellules germinales, mais les avancées dans le domaine des traitements de fertilité se poursuivent. En injectant de la mitochondrie de ces cellules dans des cellules reproductrices plus vieilles pour favoriser une augmentation de leur production énergétique, les scientifiques sont parvenus à augmenter leur taux de fertilité de jusqu'à 30 % (11).
Une étude de 2016 a été plus loin en démontrant la capacité de régénération des cellules germinales dans les ovaires humains chez des sujets ayant reçu un traitement contre le cancer pour soigner un lymphome hodgkinien. Il a été remarqué que les participant·e·s qui prenaient ce mélange chimiothérapique présentaient une densité folliculaire plus élevée (avaient plus de follicules) dans les ovaires que les patient·e·s qui ne suivaient pas ce traitement. Lorsque ces follicules préliminaires ayant subi la chimiothérapie étaient extraits des ovaires, ils ne se développaient pas aussi bien en laboratoire que les cellules extraites d'ovaires ne l'ayant pas subi (12).
Ces nouvelles percées scientifiques n'en sont qu'à leurs prémices. Il y a eu de nombreuses critiques, remises en question et problèmes au sujet de la possibilité de reproduire ces expériences réalisées sur les cellules germinales et plus de recherches sont nécessaires.
Téléchargez Clue pour suivre votre période d'ovulation.
